Боли внизу живота и поясницы у женщин 60 лет
Период менопаузы сопровождается богатой симптоматикой. У женщин часто при климаксе болит низ живота и спина. Из-за недостатка кальция, витамина Д и гормонального дисбаланса начинается остеопороз, могут возникать воспалительные гинекологические заболевания.
Причины появления болей при климаксе
Болевой синдром редко сопровождает здоровую женщину в возрасте 50 лет. Любой дискомфорт — признак воспалительного заболевания. Боль может сопровождаться приливами жара, холода, повышением давления и учащением сердцебиения. Во многом это зависит от места локализации проблемы.
В животе
Большая доля проблем с низом живота — гинекологические воспалительные заболевания, которые возникают из-за возрастных изменений в организме и острой нехватки эстрогена — гормона молодости и красоты. Такой дисбаланс может спровоцировать развитие миомы матки, распространиться на мочеполовую систему.
Причины боли внизу живота при климаксе:
- Эндометриоз. Это процесс патологического разрастания тканей эндометрия. Рост клеток зависит напрямую от уровня эстрогенов, заболевание практически невозможно предсказать. Боли распространяются не только на низ живота в области яичников, но и поднимаются выше, может появиться дискомфорт в кишечнике, мочевом пузыре. Также болезнь провоцирует обильное количество кровянистых выделений и тянущие боли в спине.
- Миома матки. Также заболевание имеет другое название — фибромиома. Это доброкачественная опухоль, которая разрастается из-за гормонального дисбаланса. Ее развитие провоцирует большое количество эстрогена и малый уровень прогестерона. Такое заболевание типично для женщин, страдающих от позднего климакса. Боль тянущая, иногда острая. Могут быть осложнения в виде маточных кровотечений.
- Маточные синехии. Из-за атрофии репродуктивной системы в полости матки и других органах мочеполовой системы может скапливаться жидкость. Приступы приходящие и очень острые. При небольшом скоплении жидкости синехии могут протекать бессимптомно.
- Сальпингит. Болезни маточных труб могут начинаться до наступления менопаузы и протекать без ярко выраженных симптомов. Но из-за гормонального дисбаланса процесс воспаления значительно усиливается, может даже появиться лихорадка и отдача боли в поясницу и бока.
- Раковые новообразования. Злокачественные опухоли на начальных стадиях могут сопровождаться ноющими болями. По последних этапах, когда появляются метастазы, уже нельзя помочь пациенту.
- Проблемы с желудочно-кишечным трактом. Дискомфорт может быть вызван не только воспалениями мочеполовой системы, но и проблемами с пищеварением. В возрасте после 50 лет у женщин часто появляются проблемы с кишечником, снижается способность усвоения некоторых продуктов, появляются симптомы метеоризма и замедленного обмена веществ. Боли в верхней части брюшной полости могут говорить о проблемах с печенью, желчным пузырем, поджелудочной железой.
При наличии в анамнезе сердечно-сосудистых заболеваний боль в животе может быть признаком инфаркта миокарда.
В спине
Дискомфорт в области поясницы может начаться гораздо раньше 50 лет. Из-за недостатка кальция костная ткань истончается и становится более хрупкой. Женские гормоны помогают усваивать витамины и минералы, а при эстрогенной недостаточности могут появиться боли в спине.
Причины боли в спине:
- Остеоартрит. Это недостаток минеральных веществ для нормального развития и функционирования костной системы. На фоне дефицита развиваются воспалительные процессы. Боли могут сопровождаться частыми отеками, судорогами и слабостью.
- Остеопороз. Развивается именно в климактерическом возрасте чаще всего. Из-за повышенной хрупкости костей и суставов достаточно небольшого падения, чтобы сломать бедро или ногу. Именно по этой причине женщины пожилого возраста часто получают серьезные травмы.
- Остеохондроз. Может развиваться даже в молодом возрасте. При патологии наблюдается дистрофия связок и межпозвоночных дисков, может развиваться мышечная атрофия. В случае, если проблемы не лечить, может образоваться грыжа.
Неприятные симптомы и проблемы со спиной могут появиться не только в период климакса, а гораздо раньше.
Описание ощущений
В климактерический период симптомы проявляются ярко и отчетливо. Но каждый организм по-разному реагирует на эстрогенную недостаточность. Симптомы могут чередоваться, проявляться с периодичностью или постоянно.
Болевой синдром при менопаузе:
- ноющие ощущения;
- острые покалывания;
- периодически приходящие боли;
- постоянный дискомфорт.
Проявление зависит от диагноза. При наличии в анамнезе хронических заболеваний мочеполовой системы боли более сильные, у здоровой взрослой женщины могут не проявляться неприятные симптомы.
Сопутствующие симптомы
Поставить диагноз без обследования сложно. На первичном осмотре врача следует сообщить о второстепенных сопутствующих симптомах. В возрасте после 40 лет боли в животе и спине можно перепутать с признаками беременности.
Низкая концентрация эстрогена сопровождается следующей симптоматикой:
- Низкая усвояемость кальция. Болезненность в области поясницы сопровождается повышенной хрупкостью костей, частотой травм.
- Нарушение обмена веществ. Женщина стремительно начинает набирать вес, что провоцирует рост жировой прослойки в области живота.
- Повышение уровня холестерина. Повышается артериальное давление, появляются проблемы с сердечно-сосудистой системой. Также могут образовываться холестериновые бляшки.
- Патологии мочеполовой системы. Это сухость во влагалище, нарушение процесса мочеиспускания, энурез, подтекание мочи и снижение сексуального желания.
- Боли в груди. Также вызваны низким эстрогеном, дисбалансом прогестерона и пролактина. В результате развивается фиброз, мастопатия и другие патологии молочных желез.
- Депрессивные состояния. Из-за резких гормональных скачков дестабилизируется психоэмоциональное состояние. Женщине в климактерическом возрасте свойственна повышенная тревожность, раздражительность и неврозы.
- Приливы. Это приступы внезапного жара или холода, проходящие самостоятельно через 20—60 минут. При отсутствии гормонального лечения интенсивность и частота таких приливов увеличивается.
Менопауза провоцирует развитие множества заболеваний неврологического и физического характера.
Психосоматика или физиология
Для женщины в возрасте типичны неврозы и другие психосоматические расстройства. Для постановки точного диагноза необходимо обратиться к врачу — психологу или психотерапевту. При необходимости потребуется прием антидепрессантов.
Психосоматические заболевания вызваны стрессами и нервным перенапряжением. Однако в период менопаузы такие расстройства центральной нервной системы происходят из-за нарушения гормонального фона.
Что типично для психосоматических приливов:
- проявление не отражается на физическом здоровье;
- нервные приступы заканчиваются после приема успокоительных;
- приливы появляются в присутствии близких людей;
- психические расстройства типичны после сильных переживаний и эмоциональных травм.
Психические проявления не влияют на общее состояние здоровья, анализы будут в норме. Также следует знать, что от боли в животе не помогают седативные, если успокоительное сработало — болезнь у женщины в голове.
Также приступы чаще появляются при родных людях. Женщина сама даже не подозревает, что таким образом пытается обратиться на себя внимание. Но самый точный способ отличить физиологическую болезнь — обратиться к врачу и пройти обследование.
Диагностика
Для постановки точного диагноза рекомендуется обратиться к врачу общей практики. Специалист по симптоматике направил на дополнительное обследование, назначит осмотр узких специалистов.
Диагностика включает:
- общий анализ крови и мочи;
- гормональные исследования;
- липидный спектр крови;
- УЗИ органов малого таза;
- денситометрия (исследование плотности костной ткани);
- маммография.
Также может назначаться биохимический анализ крови, кардиограмма и УЗИ сердца.
Возможные болезни
Болевой синдром не является нормой при климаксе. Виновником всегда будет воспалительный процесс. По результатам анализов врач поставит предварительный диагноз и назначит соответствующее лечение.
Сальпингит
Чаще развивается на фоне атрофического кольпита. Это воспалительный процесс, происходящий в одной или обеих маточных трубах. Провокаторами могут быть перенесенные половые инфекции.
Симптомы сальпингита:
- болевой синдром в нижней части живота;
- болезненность в уретре при мочеиспускании;
- снижение работоспособности;
- расстройство пищевого поведения;
- тошнота и рвота;
- повышение температуры тела, лихорадка;
- кровянистые и гнойные влагалищные выделения.
При несвоевременном лечении патология может перерасти в злокачественное образование. Заболевание выявляется после диагностики проходимости маточных труб и ультразвукового исследования.
Эндометриоз
Из-за скачков эстрогена, тестостерона и других половых гормонов происходит патологическое разрастание эндометрия. Слои ткани перестают обновляться по причине отсутствия менструаций. Эндометриоз может спровоцировать маточные кровотечения.
Симптомы:
- обильные кровяные выделения в период менопаузы;
- патологии органов сердечно-сосудистой системы;
- боли в животе;
- скачки уровня сахара в крови, развитие сахарного диабета.
Важно систематически проверять состояние эндометрия, чтобы избежать разрывов и маточных кровотечений.
Асцит
При менопаузе могут страдать не только мочеполовые органы, но и вся брюшная полость. Асцит — это скопление жидкости в животе. В зависимости от места локализации проблемы и количества скопления боль острая или ноющая.
Причины асцита:
- заболевания печени;
- раковые опухоли;
- патологии сердечно-сосудистой системы.
Первый симптом болезни — увеличение размера живота. При этом по ощупь он будет мягким и пружинистым. Стоит заподозрить скопление жидкости, если женщина соблюдает диету и следит за весом. Резкий набор массы также говорит об асците.
Фибромиома
В половине случаев миома матки не сопровождается симптомами. Выявить заболевание можно на осмотре у гинеколога. Фибромиома — это опухолевое доброкачественное образование.
Симптомы:
- маточные кровотечения;
- давящая боль в брюшной полости;
- анемия и малокровие;
- частые запоры;
- учащенное мочеиспускание.
Боли при большом размере опухоли могут напоминать схватки. Если вовремя не удалить новообразование, то оно перерастет в злокачественное в 50 % случаев.
Лечение
Пациентке в период климакса важно проводить гормональное лечение для стабилизации уровня эстрогенов. Если селективные модуляторы противопоказаны, то врач подберет альтернативную фитотерапию.
Методы лечения:
- Сальпингит. Назначается симптоматическое лечение для устранения признаков и антибиотики из пенициллиновой группы. Также для ускорения выздоровления и облегчения состояния пациентке показаны витаминные комплексы.
- Эндометриоз. Заболевание требует повышенной дозы эстрадиола, поэтому в первую очередь назначается заместительная гормональная терапия. Самые популярные препараты — Овестин, Клиогест и Климен.
- Асцит. Самый эффективный способ — хирургическое вмешательство. Если проведение лапароцентеза противопоказано, то альтернативным лечением является назначение бессолевой диеты и диуретиков.
- Фибромиома. Лечебная терапия назначается по результатам биопсии. Лучший способ — это операция и полное удаление опухоли. В некоторых случаях показано устранение матки. Альтернативный метод — использование антагонистов гонадотропин-рилизинг-гормона.
Данные препараты могут быть назначены только квалифицированным специалистом. Самолечением заниматься не рекомендуется в целях исключения нанесения более тяжкого вреда для здоровья и исключения возникновения более серьезных последствий.
Народные средства
Растительные добавки обладают способностью повышать уровень эстрадиола. Некоторые травы имеют в своем составе фитогормоны — вещества, схожие по составу с женскими половыми гормонами. Рецепты народной медицины помогают ослабить проявление менопаузы и избавить от болевого синдрома.
Лучшие растительные добавки:
- Семена укропа. Заварите 1 столовую ложку горячей водой, проварите на водяной бане в течение 10 минут. Настой нужно выпивать в течение дня. Народное средство помогает наладить работу желудочно-кишечного тракта и избавить от приливов.
- Чай с шалфеем и мятой. Оба растения имеют в составе флавоноиды, помогающие продлить молодость организма. Травы можно добавлять в чай, а напиток разбавлять лимоном и медом для вкуса.
- Боровая матка. Известный фитозаменитель синтетических гормонов. Растение заваривают как чай, принимают ежедневно в течение месяца. Средство помогает избавиться от боли в груди, нормализовать менструальный цикл и облегчить течение климакса.
- Душица и пустырник. Добавление этих ингредиентов в чай поможет избавиться от излишней тревожности и беспокойства. Назначается такая фитотерапия при психосоматическом проявлении симптомов.
- Зверобой. Также входит в состав аптечных женских сборов. Траву заливают горячей водой и томят на водяной бане в эмалированной посуде. Процеженный напиток нужно принимать ежедневно, чтобы снизить проявление приливов.
Несмотря на безопасность ингредиентов, следует перед началом лечебного фитокурса проконсультироваться с врачом. Травы могут вызывать сильную аллергическую реакцию.
Возможные осложнения
Своевременное лечение поможет не только продлить молодость, но и избавиться от негативных последствий возрастных изменений.
Возможные осложнения:
- Депрессивное состояние. Постоянные боли могут повышать уровень раздражительности и тревожности. Для нормализации эмоционального состояния может потребовать психологическая помощь.
- Воспалительные заболевания. Если проблему вовремя не лечить, то патологии могут перетекать в хроническую форму. В некоторых случаях может потребоваться экстренное хирургическое вмешательство.
- Доброкачественные и злокачественные образования. Болевой синдром может сигнализировать о кисте или наросте на тканях органов мочеполовой системы. При игнорировании симптома воспаление может перерасти в онкологию.
- Переломы костей. Серьезные травмы в пожилом возрасте возникают из-за нехватки кальция. Также часто появляются артрит, остеопороз или остеохондроз из-за боли в спине.
Неподготовленная женщина остро реагирует на возрастные изменения, поэтому на этом фоне могут развиваться психосоматические симптомы. Боль в животе и спине иногда возникает из-за чрезмерного эмоционального восприятия климактерического периода.
Профилактика
Лучшее лечение — это предупреждение болезни. Климакс невозможно избежать, но его можно замедлить и встретить бархатный возраст с достоинством.
Профилактические меры:
- забота о собственном здоровье с молодости, ежегодное обследование организма;
- своевременное лечение воспалительных заболеваний;
- предохранение или избегание случайных половых связей, защита от венерических заболеваний;
- здоровое сбалансированное питание;
- отказ от вредных привычек;
- избегание стрессовых ситуаций;
- активный образ жизни.
Рекомендации помогут сохранить обмен веществ на нормальном уровне. Также необходимо заниматься лечением сопутствующих сердечно-сосудистых заболеваний, патологий пищеварительной системы и депрессивных состояний.
Отзывы
Уже 5 лет я живу на гормональной терапии и не знаю, что такое боль в спине. Конечно, придется принимать немало таблеток: кальций, успокоительные, иногда даже антибиотики. Старушкой я себя не чувствую, наоборот! В 55 — баба ягодка опять.
Анфиса (Россия, 57 лет)
Всегда верила в рецепты народной медицины: постоянно покупаю журналы, спрашиваю у своей мамы рецепты. Климакс пришел ко мне с остеохондрозом, но я быстро справилась. Самое лучшее лекарство — зарядка. Желательно обратиться к профессиональному тренеру. Но и лечебный чай не забывайте. Вкусно и полезно!
Виктория (Беларусь, 62 лет)
Многие растения я не могу найти в Италии, какие растут в России, медицина отличается от отечественной тоже. В первую очередь мне врач порекомендовал сходить к психологу и эмоционально подготовиться к встрече менопаузы. У меня первые признаки появились год назад, но месячные еще идут. Больше кушайте овощей и фруктов, гуляйте на свежем воздухе и проводите время с семьей. Родные поддержат в любой ситуации.
Маргарита (Италия, 49 лет)
Как справиться с болью внизу живота и в пояснице — смотрите в видео.
Источник
Крестец – одна из важнейших костей в нижней части позвоночника. Сверху она соединяется с нижним поясничным позвонком, а снизу – с копчиком. Любая боль, возникающая в этой области, сигнализирует о том, что в работе организма произошли нарушения. Важно поддерживать его здоровое состояние и работоспособность.

Боль в крестце ограничивает движения человека, ухудшая его трудоспособность и жизнедеятельность. Женщин она беспокоит чаще, чем мужчин. Связано это с тем, что женские позвонки менее прочные и тяжелее справляются с физическими нагрузками.
Что собой представляет крестец?
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Крестец треугольной формы, состоит из пяти позвонков, сросшихся между собой. Представлен двумя поверхностями – передней и задней, основанием и вершиной двух краев по бокам. Вместе с парой тазовых костей формирует верхнюю тазовую часть. С одной стороны соединяется с копчиком, а с другой – с последним позвонком поясницы. Переднюю крестовую часть принято называть тазовой. На ней срастаются пять позвонков крестца в виде четырех перекрестных линий. Нервные окончания вместе с артериальными венами, сосудами и капиллярами пронизывают область таза в четырех местах.
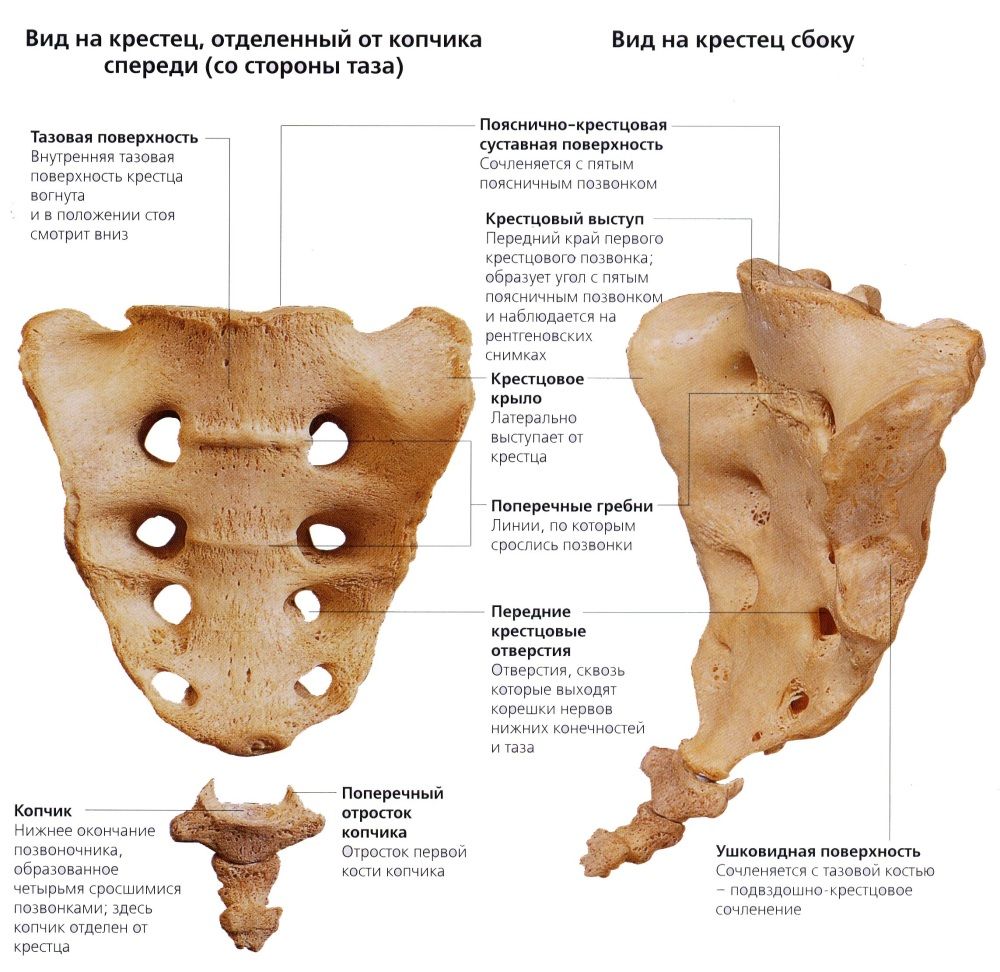
Болевые ощущения в области крестца доктора диагностируют, как следствие более серьезного заболевания. Симптомы, возникшие в крестце, принято называть сакродинией (от лат. os sacrum – крестец). Они могут активироваться за счет повреждений костных структур либо прогрессирующих болезней внутренних органов.
Причины обострения и симптоматика
Вызвать боль в области крестца могут различные факторы, но основной — смещение, которое пациенты получают при рождении или травмах. Смещения разделают на две группы:
- в области правых костей таза;
- в области левых костей таза, симптоматика — разная для каждой из сторон.
В случае травмы в левой части возникают нарушения в работе кровотока в левой ноге, возможны отеки и сильные боли, периодические приступы судорог, нестабильная работа сердечной и дыхательной систем, запоры и избыточный вес. В случае травмы в правой части возникают болевые ощущения в правой ноге, кратковременные судороги, нарушения в пищеварительной системе, проносы и значительный убыток в весе.
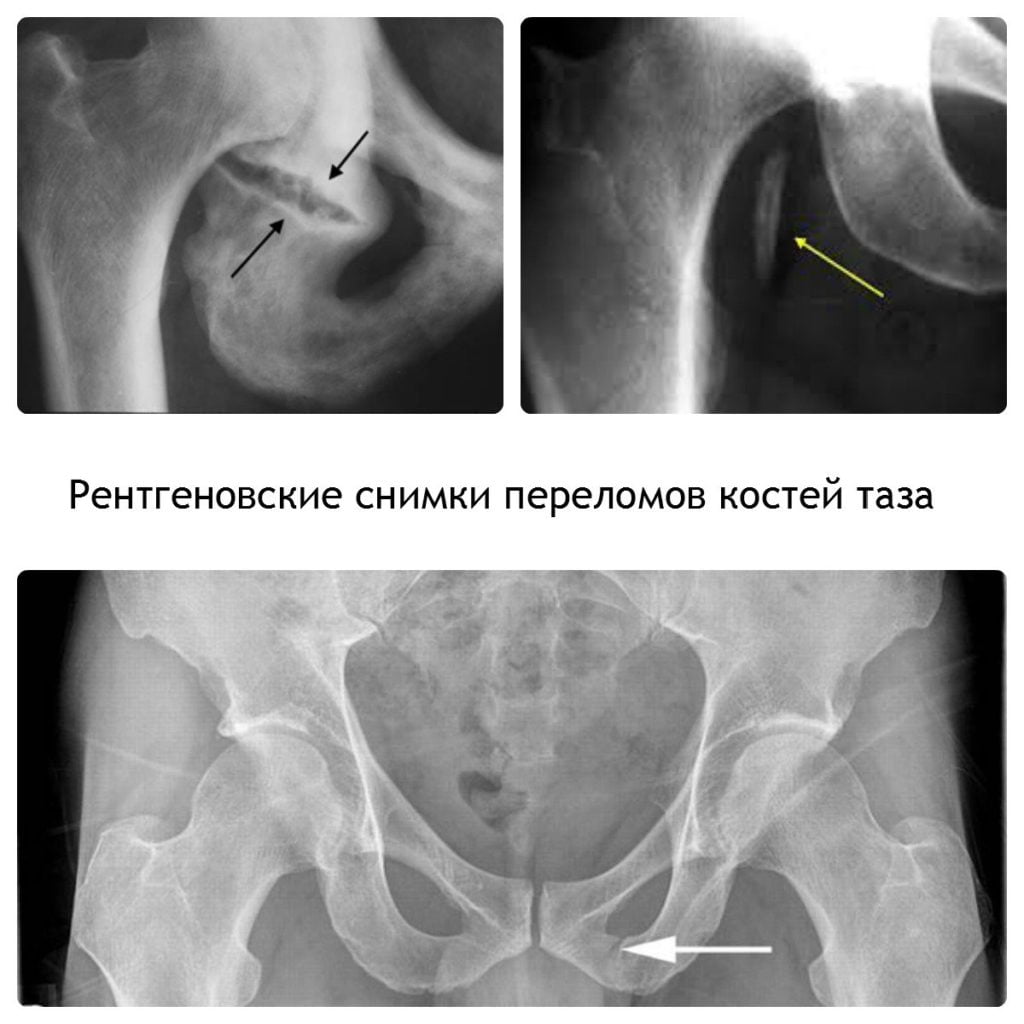
Общее недомогание и острая боль в области копчика и крестца может вызываться пережитыми в прошлом травмами – падением, ударом, ушибом, то есть травмированием позвоночника, в результате которого произошло защемление нервов. Болевые ощущения — достаточно сильные, схваткообразные или ноющие. При отсутствии серьезных повреждений боль проходит самостоятельно через некоторое время при условии соблюдения покоя. Иногда болевые симптомы могут проявиться позже.
Обычно после курса лечения и реабилитации боль в крестце, полученная при травме, исчезает. Если тягостные ощущения сохраняются и после терапии, необходимо проконсультироваться со своим лечащим доктором.
Сакродиния может быть спровоцирована:
- длительным пребыванием в сидячем положении (офисная работа);
- физическими нагрузками;
- лишним весом;
- стрессом и эмоциональным перенапряжением;
- проблемами с пищеварением;
- образованием тромбов;
- преждевременным варикозом.
Доктор Алексеев на видео:
Заболевания, связанные с болями в крестце
Как у женщин, так и у мужчин боли в правом боку и одновременно сзади могут свидетельствовать о серьезных заболеваниях, лечение которых требует хирургического вмешательства (гепатит, пиелонефрит, пневмония и другие). Выделяют различные причины, которые не имеют прямой связи с крестцом, но могут проявлять себя болью в этой области. Среди них следующие:
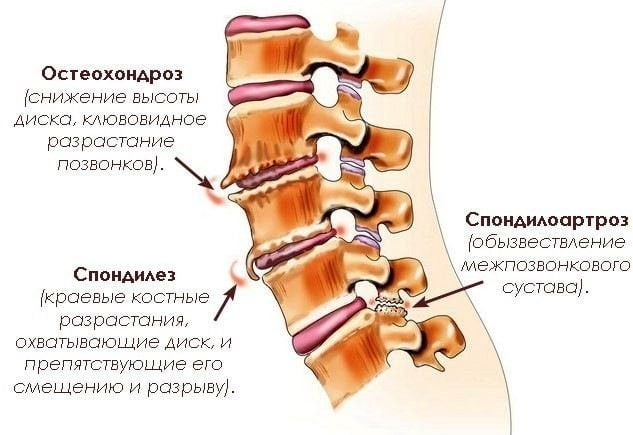
- остеохондроз, вызванный смещением позвоночных пластин, провоцирует осложнения в виде защемления нервных окончаний и значительное сужение каналов позвонка — стеноз. Боль возникает после физических нагрузок, переутомления и отступает после отдыха. Недомогания обычно наблюдают в зоне крестца и копчика, поскольку они имеют непосредственную связь с позвонком;
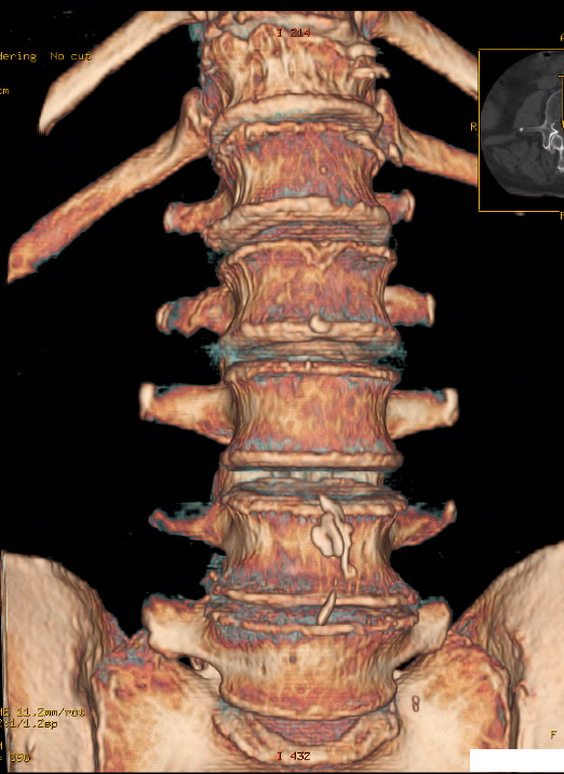
- спондилолистез и грыжи нижних позвонков поясницы. Если боль имеет тянущий или ноющий характер, это — первый тревожный сигнал к возможному смещению межпозвоночных дисков. Периодические тупые ноющие боли в области поясницы могут указывать на грыжу между позвонками. В таких случаях боль локализуется в области крестца и отдает в пах или ногу. Ее характер непостоянный – приступы начинаются внезапно в результате резкого движения, при продолжительных физических нагрузках;
- аномалии развития позвоночника. Деструктивные процессы в области позвоночного столба могут быть врожденного или приобретенного характера. Аномалия — неправильно сформированные пояснично-крестцовый и переходной позвонки. Это может быть образование нового позвонка (люмбализация), незаращение позвоночной дуги, сращение позвонков с уменьшением их количества (сакрализация). Факторы, которые влияют на нарушение в структуре позвоночника – продолжительное нахождение в неправильном положении тела, сидячая работа. Боль при таких нарушениях периодическая;
- закупоривание вен в области малого таза и подвздошных сосудов. Запущенные стадии сосудистых патологий, тромбофлебит, внутренний варикоз – при этих состояниях возможно появление болевых ощущений в крестцовом отделе. Симптомы могут включать высокую температуру тела, посинение кожи и появление сильных отеков в местах, где образовался тромб;
- воспалительные заболевания органов брюшной полости и забрюшинного пространства сопровождаются болями в крестце. Тягостные ощущения также распространяются на область живота, отдают в нижнюю половину спины. Воспалительный процесс может повлиять на менструальный цикл, работу нервной системы, сердца и сосудов. Кроме болевого синдрома, возможны и другие симптомы: повышение температуры тела, озноб, головная боль;
- заболевания инфекционного характера, например, туберкулез, стафилококк. Спровоцированы бактериями и сопровождаются болями, которые не утихают даже после отдыха и приема обезболивающих. Приступы сакродинии усиливаются при малейших движениях и нагрузках;

- метаболические болезни костей. К ним относятся остеопороз, рахит, остеомаляция. Первый симптом таких патологий — острая боль, возникающая в районах малого таза, поясницы и крестца. Возможно также появление неприятных ощущений в нижних конечностях;
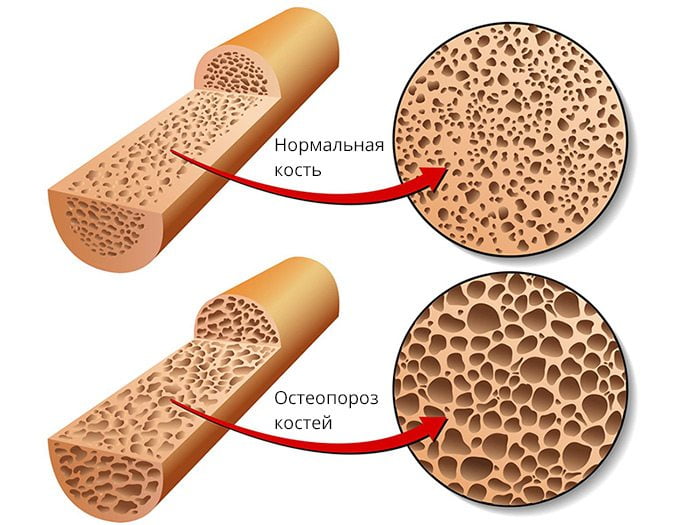
- опухолевидные образования. При любых видах опухолей (как доброкачественных, так и злокачественных) боль ниже поясницы у женщин возникает всегда. Она имеет постоянный непроходящий характер. У мужчин подобные приступы могут вызываться хроническим простатитом;
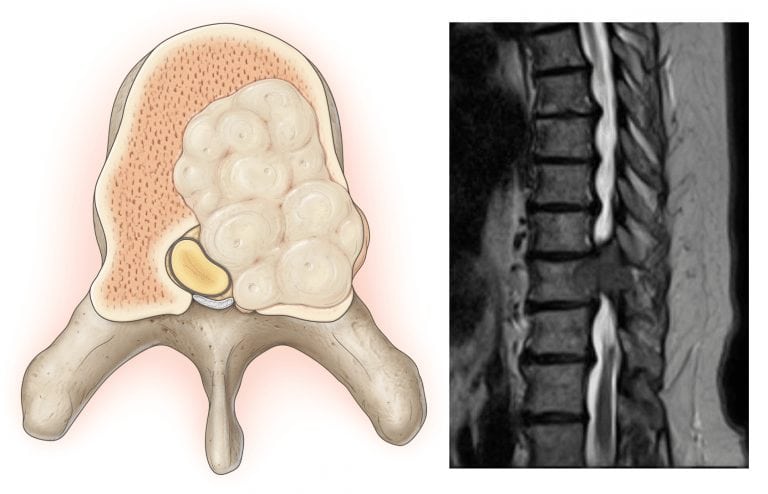
В некоторых случаях появление болей в крестце у женщин может быть единственным проявлением заболевания и сигналом развития рака молочных желез или матки, поскольку опухоль может развиться бессимптомно.
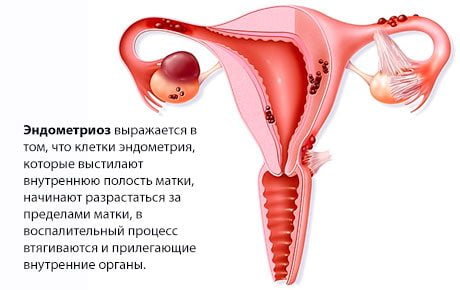
- эндометриоз. Боли в нижней части поясницы у женщин могут вызывать гинекологические проблемы, одна из которых – эндометриоз. Патология возникает из-за разрастания эндометрия – внутреннего слизистого эпителия тела матки – за ее пределы. В таком состоянии у женщины проявляются ноющие боли внизу живота и в крестце, которые усиливаются во время менструаций, нарушается менструальный цикл;
- параметрит является еще одной распространенной «женской болезнью». Эта патология характеризуется инфекционно-воспалительным процессом параметрия – соединительной клетчатки, окружающей матку. Его развитие провоцируют перенесенные в прошлом операции, неудачные аборты и послеродовые осложнения. Болезнь сопровождается острыми резями, колющими болями внизу живота, отдающими в крестец и поясницу. Приводит к нарушению менструального цикла, сопровождается повышением температуры, дрожью в теле и мигренями;
- менструации. Болевые ощущения в критические дни носят приступообразный характер, могут отдавать в нижние конечности;
- заболевания ЖКТ. Нарушение пищеварения, заболевания тонкого кишечника, появление тяжести в желудке – все это может сказаться на появлении сакродинии. Другие побочные симптомы таких патологий — нарушения стула (запор или диарея), повышенное газообразование, кишечные колики.
Беременность, как причина
Боль ниже поясницы справа сзади у женщины чаще всего наблюдается в период беременности. Из-за увеличения веса на позвоночный столб и гладкую мускулатуру спины приходится большая нагрузка. Постепенно растущий живот смещает центр тяжести, будущей матери приходится прогибать спину в пояснице. Это негативно влияет на крестцовый отдел позвоночника и провоцирует возникновение сакродинии.

Неприятные ощущения при гестации также объясняются гормональным дисбалансом, давлением плода на крестец или с изменением положения ребенка в утробе матери. После родов боли должны пройти самостоятельно.
Диагностика
Появление любых тягостных ощущений в крестце — повод для обращения к врачу. Поскольку причины сакродинии достаточно разнообразны, необходимо пройти полное обследование. Нужна консультация узкопрофильных специалистов: травматолога, невролога, ортопеда, уролога и гинеколога. Обязателен физикальный осмотр со сбором анамнеза: уточнение локализации боли, характер, сила и интенсивность болезненных ощущений, куда отдает, когда усиливается и уменьшается, наличие сопутствующих симптомов.
Лабораторные и инструментальные испытания при сакродинии следующие:
- общие и развернутые анализы крови и мочи;
- рентгенография для определения состояния костных структур позвоночника, выявления грыж, смещений дисков и прочих патологий;
- магнитно-резонансная томография обычно назначается для выявления гинекологических патологий;
- компьютерная томография органов малого таза, пояснично-крестцового отдела позвоночника и тазовых костей необходима для их детального изучения, выявления опухолевых образований;
- ультразвуковое исследование органов малого таза;
- денситометрия для определения плотности костной ткани.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Лечение сакродинии
Что делать, когда болит ниже поясницы у женщин? Лечебная терапия сакродинии должна устранить источник болей. Самолечением заниматься не рекомендуется. Схема курса лечения должна быть составлена лечащим врачом с учетом установленного диагноза, наличия сопутствующих заболеваний и общего состояния больной.
Основные элементы терапии включают:
- прием медикаментов. В виде таблеток или уколов назначаются анальгетики, анестезирующие новокаиновые блокады (при сильных приступах), НПВС, препараты для снятия мышечных спазмов, антибиотики, седативные средства, витамины группы В, гормональные препараты;
- местное воздействие. Применение лечебных пластырей уменьшает мышечные спазмы, расслабляет мышцы, снимает отечность и боли;
Курс приема лекарственных препаратов и местных мазей подбирается строго врачом после выяснения причины боли ниже поясницы у женщин.
- физиопроцедуры. УВЧ-терапия, токи Бернара, электрофорез с гидрокортизоном, массаж, иглоукалывания, аппликатор Ляпко. Эти процедуры уменьшают интенсивность болезненных ощущений, снимают напряжение мышц, подавляют воспалительный процесс, улучшают кровоток, восстанавливают правильное положение органов таза, укрепляют иммунную систему;
- лечебная гимнастика. Назначается только после снятия острой боли в пояснице, когда больной необходим полный покой. Комплекс упражнений при боли подбирается индивидуально лечащим врачом и включает упражнения для разработки пояснично-крестцового отдела;
- ортопедический корсет. Такая конструкция представляет собой поддерживающий бандаж для позвоночника, который ограничивает его подвижность и снижает нагрузку на костные и хрящевые структуры;
- хирургическое вмешательство. Мучительные боли в крестце, которые невозможно устранить приемом анальгетиков и лекарственными блокадами, требуют более серьезного подхода – операции. В ходе вмешательства восстанавливают пораженную часть соединения поясницы, копчика или полностью заменяют костные и хрящевые структуры и ткани.
Лечение болей в пояснично-крестцовом отделе не должно ограничиваться применением обезболивающих препаратов и средств для местного воздействия. В большинстве случаев сакродиния — симптом более серьезных патологий, которые требуют своевременной диагностики и терапии. Тогда можно надеяться на благоприятный исход и устранение тягостных ощущений.
Общие рекомендации при лечении травм
- Сразу после получения травмы приложить к месту повреждения холодный компресс. Это предотвратит развитие воспалительного процесса.
- Исключить физические нагрузки, ограничить подвижность травмированной области.
- В качестве медикаментозного лечения использовать обезболивающие и противовоспалительные препараты. Разрешается применение местных мазей и ректальных свечей на основе НПВП.
- По мере уменьшения боли, через 3-4 дня разрешается выполнение легких упражнения из курса ЛФК для разминки пояснично-крестцового отдела.
Если травма обошлась без переломов, то уже через 2-3 недели наступает полное выздоровление: боль проходит и человек возвращается к привычной жизни.
Народные методы лечения
Использовать без согласования с врачом средства альтернативной медицины строго противопоказано, поскольку можно нанести серьезный урон здоровью. Если противопоказаний нет и определена причина болей в крестце, можно использовать фитотерапию.
Настой из фитосбора
- Смешать по 1 ч. л. сухих цветков бессмертника и календулы, листьев кипрея, побегов вереска, травы донника, лабазника, пустырника, хвоща полевого и корня одуванчика.
- От полученного сбора взять 8 г и растереть в порошок.
- Залить 400 мл кипятка, протомить на огне 3 минуты и настоять 1,5-2 часа под полотенцем.
- Отфильтровать и пить по 100 мл за полчаса до еды.
- Курс лечения – 2 месяца.
Состав «Авиценна» для растирки
- В 96% уксусную эссенцию поместить 15 бритвенных лезвий.
- Настоять 2 недели, чтобы они полностью растворились.
- Затем смешать очищенный скипидар, камфару и хлорид аммония (по 50 г).
- Добавить в смесь 5 г березового дегтя, 100 мл 96%-ого винного спирта и 100 мл уже готовой уксусной эссенции с железом.
- Использовать для растирки пояснично-крестцовой области, предварительно взбалтывая.
Настойка для растирки
- В 1 л. оливкового масла добавить 300 г листьев и цветков сирени.
- Настоять в течение месяца на подоконнике, отфильтровать.
- Растирать поясницу дважды в день в течение месяца.
Спиртовой настой
- 100 г эвкалиптовых листьев залить ½ л спирта (алк. не менее 40%).
- Настаивать 7-10 дней.
- Использовать для растирок.
Настойка для компрессов
- 5 ст. сока черной редьки смешать с 1 ст. теплого меда, ½ ст. спирта (40% алк.) и 1 ст. л. пропаренной соли.
- Хорошо взболтать.
- Натирать болезненную область, накладывая сверху компрессную бумагу на 2 часа.
Настой на лавровом листе
- Измельчить лавровый лист, залить сверху растительным маслом так, чтобы полностью покрыть сухое сырье.
- Настаивать 2 недели при комнатной температуре.
- Использовать для компрессов, выдерживая от 3 до 6 часов. Повторять через день в течение месяца.
Отвар для ванны
- 500 г сосновых почек залить 5 л воды и варить 10 минут, отфильтровать.
- Вылить в ванну, разбавив водой, чтобы получилась температура не выше 37 градусов.
- Принимать такую ванну 20 минут через день.
Аромаванна с эфирными маслами
- Смешать по 8 капель ромашковое, имбирное и лимонное масла.
- Добавить в смесь ¼ ст. молока или сливок.
- Добавить состав в ванну, наполненную водой с температурой 37 градусов.
- Принимать ванну 20-30 минут 3 раза в неделю.
Без предварительного осмотра врача не рекомендуется выполнять следующие процедуры в домашних условиях:
- прогревать область локализации боли, поскольку если ее причина — воспалительный процесс;
- самостоятельно вправлять позвонки;
- принимать обезболивающие медикаменты.
Профилактика
Для предотвращения сакродинии рекомендуется соблюдать простые профилактические меры:
- вести здоровый образ жизни;
- придерживаться сбалансированного питания, что очень важно для укрепления мышц и костей. Особенно полезны продукты питания, содержащие кальций, витамины и минералы – кисломолочная продукция, зелень, орехи, свежие овощи и фрукты;
- при возникновении любого болезненного дискомфорта в крестцовом отделе нельзя делать резких движений, заниматься физическими нагрузками и спортом;
- избегать стрессов, больше отдыхать;
- обратить внимание на условия труда, скорректировать физические и спортивные нагрузки, следить за осанкой;
- регулярно посещать врачей и своевременно проводить диагностику.
