Боли внизу живота после еды

Разбираемся, когда боль в животе – тревожный сигнал и нужно срочно обратиться к врачу.
Автор: Арина Рахтеенко
Одна из самых распространенных причин боли в животе после еды – несварение. Проявления знакомы многим: вздутие, чувство тяжести в желудке и дискомфорт. Несварение связано с перееданием и быстро проходит. Если же неприятные симптомы появляются после того, как вы съели обычную порцию привычной для себя еды, стоит обратиться к врачу. Потому что боль может быть симптомом нескольких заболеваний.
1. Рефлюкс
Точнее, гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это состояние, при котором кислый сок из желудка попадает обратно в пищевод и вызывает изжогу. В норме мышечный клапан (сфинктер), который расположен между пищеводом и желудком, пропускает пищу только в одном направлении. При рефлюксе сфинктер ослабевает и часть содержимого желудка возвращается в пищевод, вызывая раздражение и воспаление.
Почему появляется
Рефлюкс развивается из-за нарушения двигательной активности сфинктера. Причины могут быть разные, но больше всего к заболеванию склонны люди с лишним весом, те, кто постоянно переедает или ест незадолго до сна.
Как узнать
Типичные симптомы – изжога и отрыжка, иногда – боль при глотании или дискомфорт в грудной клетке. Приступы можно спутать с болями в сердце, но при ГЭРБ дискомфорт обычно возникает после еды и никак не связан с физической нагрузкой. Если ГЭРБ долго не лечить, поражается эмаль зубов, развиваются хронический кашель, бронхиальная астма, ларингит (воспаление гортани, при котором голос становится сиплым).
Как себе помочь
Постарайтесь не переедать и откажитесь от продуктов, которые расслабляют сфинктер пищевода (кофеин, шоколад, мята, кислые фруктовые соки, острые специи, томаты и алкоголь). Ешьте небольшими порциями и не часто (3–4 раза в день), ужинайте не позднее чем за 2 часа до сна. Не носите тугие пояса и не поднимайте тяжести после еды – это повышает внутрибрюшное давление и способствует обратному забросу содержимого желудка в пищевод.
Если не становится лучше, обратитесь к гастроэнтерологу. Диагноз ставят по характерным проявлениям и данным гастроскопии, иногда дополнительно назначают измерение давления и уровня кислотности (pH) в пищеводе. После обследования врач подберет индивидуальную диету и лекарства, которые снижают кислотность в желудке, защищают слизистую пищевода от раздражения и способствуют нормальной двигательной активности кишечника.
2. Синдром раздраженного кишечника (СРК)
Заболевание считают функциональным расстройством. Это значит, что симптомы есть, а видимых причин для них нет. При СРК нарушается скорость эвакуации пищи: она проходит по ЖКТ либо слишком быстро, либо, наоборот, медленно.
Почему появляется
Пока науке это неизвестно. Среди главных гипотез: нарушение перистальтики, инфекции, которые приводят к повышенной чувствительности нервных клеток в стенке ЖКТ, нарушение нервной и гормональной регуляции кишечника.
Как узнать
Симптомы СРК бывают очень разными и могут имитировать другие заболевания ЖКТ. Появляются боли в животе, метеоризм, дискомфорт и чувство тяжести, но после похода в туалет становится намного легче. Стул также нарушен: бывают как запоры, так и диарея.
Как себе помочь
Для начала пройти полное обследование: ни одного специального теста для СРК нет, поэтому диагноз ставят методом исключения. Лечить СРК непросто: помогают психотерапия, правильный режим дня и питания, иногда лекарства.
3. Непереносимость лактозы
Лактоза – это углевод, который содержится в молоке. Когда в организме не вырабатывается фермент лактаза (или вырабатывается, но в недостаточном количестве), развивается непереносимость. В норме лактоза расщепляется на простые сахара – галактозу и глюкозу. При недостатке фермента молочный сахар в неизменном виде попадает в тонкий кишечник. Там его перерабатывают кишечные бактерии, что приводит к образованию газов, вздутию и боли.
Почему появляется
Непереносимость лактозы может быть врожденной или появиться после воспалительных или инфекционных заболеваний кишечника или инфекционных заболеваний и операций.
Как узнать
Спустя полчаса или пару часов после употребления молочных продуктов появляются дискомфорт или чувство тяжести в животе, тошнота и ощущение вздутия. Иногда нарушается стул.
Убедиться, что неприятные симптомы действительно связаны с непереносимостью, помогает тест на толерантность к лактозе: вам дают напиток с лактозой, а через два часа измеряют уровень глюкозы в крови – если он не повысится, значит, расщепление лактозы не произошло. Альтернативные варианты обследования: дыхательный тест, анализ кала, генетический анализ.
Как себе помочь
В зависимости от степени непереносимости сократить количество молочных продуктов, исключить их вообще или перейти на безлактозные (если этот вариант не подходит, врач может посоветовать таблетки или капли с лактазой).
При непереносимости лактозы лучше не есть молочные продукты отдельно, а комбинировать их с другой едой – например йогурт с фруктами или молоко с гранолой – тогда пищеварение замедляется и симптомы проявляются не так остро.
Больше всего лактозы в цельном молоке, меньше – в кисломолочных продуктах, почти нет – в выдержанных твердых сырах. Понять, на какую дозу согласен ваш организм, можно, если сначала исключить все молочные продукты, а потом вводить в рацион по одному, начиная с самых низколактозных.
4. Непереносимость глютена
Она же целиакия. Это редкое аутоиммунное заболевание (то есть такое, при котором иммунная система воспринимает собственные ткани организма как чужеродные). У человека с целиакией в ответ на употребление продуктов с глютеном вырабатываются антитела, которые атакуют ворсинки желудочно-кишечного тракта. Развивается хроническое воспаление, кишечник теряет структуру (исчезают складки и ворсинки) и со временем перестает справляться со своими функциями.
Почему появляется
Это врожденное заболевание, запрограммированное в генах, которое обычно дает о себе знать еще в детстве, но может проявиться и позже.
Как узнать
Главные проявления целиакии – нарушение стула (обычно диарея), снижение веса, метеоризм, анемия, утомляемость, а также дефицит минеральных веществ и витаминов, который можно обнаружить по анализу крови. Чтобы поставить диагноз, делают глубокую гастроскопию (ФГДС), биопсию фрагмента стенки кишечника (его берут во время ФГДС) и анализ крови на специфические антитела.
Как себе помочь
Отказаться от продуктов, которые содержат глютен, причем не только явный, но и «скрытый»: его добавляют, например, в соусы в качестве консерванта. Опытный диетолог подскажет, что включить в черный список.
5. Язвенная болезнь
Язвы – это дефекты слизистой оболочки желудка или кишечника. Они появляются, когда кислота желудка разрушает защитную пленку, которая покрывает слизистую кишечника.
Почему появляется
Самые распространенные причины появления язв в ЖКТ – это инфицирование бактериями Helicobacter pylori и прием нестероидных противовоспалительных средств (анальгетиков и жаропонижающих средств).
Как узнать
Сильные боли в животе могут появиться в любое время, но усиливаются на голодный желудок: скопление желудочного сока раздражает язвы. Другие симптомы – тошнота или рвота, трудности при проглатывании пищи, потеря веса, анемия, иногда следы крови в стуле.
Как себе помочь
Обязательно обратитесь к врачу: для подтверждения диагноза придется сделать глубокую гастроскопию (ФГДС) и сдать дыхательный тест, который покажет, есть ли в желудке бактерия Helicobacter pylori. По результатам врач подберет лекарства, которые снижают кислотность в желудке и защищают слизистую, и антибактериальные препараты, которые устраняют инфекцию.
Регулярные боли в животе не стоит терпеть. Запишитесь к гастроэнтерологу, подробно расскажите врачу, что именно вас беспокоит и, главное, с чем связаны неприятные ощущения. И не забывайте, что от многих проблем с пищеварением можно избавиться, если наладить режим питания (3–4 раза в день), спать по 7–9 часов в сутки и добавить в свою жизнь физическую активность.
Ставьте лайк, если статья понравилась, подписывайтесь на наш канал и в социальных сетях: ВК, Инстаграм, ФБ, Телеграм, Одноклассники.
Источник
Боли в животе после еды — патологическое состояние, которое может быть следствием заболевания. Столкнуться с проблемой может каждый — аномалия не имеет ограничений касательно половой принадлежности и возрастной категории.
Наиболее часто причины появления боли после еды заключаются в физиологических факторах, например, непереносимости или потребления в пищу некачественных продуктов. Источниками расстройства могут выступать некоторые болезни ЖКТ.
Болевые ощущения в животе после трапезы у ребенка или взрослого часто сопровождаются большим количеством других симптомов: тошнота и рвота, метеоризм, расстройство стула, урчание в кишечнике.
Выяснить этиологический фактор без проведения лабораторно-инструментальных обследований невозможно. В процессе диагностирования важен тщательный физикальный осмотр.
Купировать боли в животе после приема пищи можно при помощи консервативных терапевтических методов. Лечение базового заболевания может носить комплексный характер.
Патогенез болевого синдрома в животе после трапезы заключается в том, что пища проходит через пищевод и достигает желудка, который увеличивается в размерах, начиная выделять желудочный сок. Начинаются активные сокращения, а еда поступает в ДПК.
Если на каком-либо этапе возникает нарушение пищеварения, у человека появляются болевые ощущения в зоне передней стенки брюшной полости. Неприятные ощущения формируются на фоне влияния перевариваемой пищи и пищеварительных соков на поврежденную оболочку.
Наиболее часто боли в животе после еды — последствия неправильного питания:
- употребления пищи непосредственно перед сном;
- сухомятки;
- еды «на бегу»;
- отсутствия режима приема пищи — лучше питаться каждый день в одно и то же время;
- приема острых, кислых и чрезмерно приправленных блюд;
- длительного отказа от еды с последующим перееданием;
- недостаточного количества потребляемой пищи;
- приема внутрь чрезмерно сухой пищи;
- употребления блюд с высоким содержанием белка.
Непереносимость лактозы может спровоцировать возникновение сильнейшей боли в животе. Вызвать недомогание может аллергия на такие продукты:
- яйца;
- молочная продукция;
- какао и шоколад;
- орехи;
- рыба и морепродукты;
- цитрусовые;
- мед;
- клубника и земляника;
- мука и макаронные изделия;
- соя, фасоль и другие бобовые.
Стоит отметить, что пищевая аллергия — наиболее частая причина болезненности в животе после еды у ребенка.
Причины боли в животе после еды могут носить патологический характер. В качестве базового заболевания могут выступать:
- сужение просвета пищевода;
- язвенная болезнь;
- гастрит;
- эзофагит;
- желудочная обструкция;
- колит;
- синдром раздраженного кишечника;
- пиелонефрит;
- гломерулонефрит;
- грыжа пищеводного отверстия диафрагмы;
- мочекаменная болезнь;
- полипы кишечника или желудка;
- холецистит;
- кишечный грипп;
- пилороспазм;
- брыжеечная ишемия;
- панкреатит;
- хронические запоры;
- патологии со стороны селезенки;
- желчнокаменная болезнь.
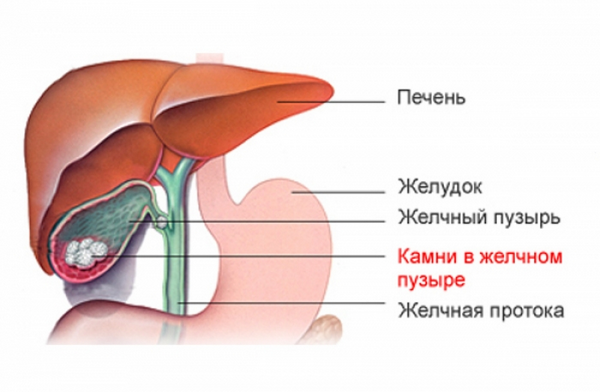
Желчнокаменная болезнь
Аномалия может появиться из-за заболевания, которое не связано с органами пищеварительной системы:
- переломы нижних ребер;
- травмирование грудины;
- плеврит;
- инфаркт миокарда;
- гнойная форма ангины или пневмонии;
- воспаление детородных органов у женщин;
- разрыв аневризмы аорты;
- кетоацидоз.
На причину, почему болит живот после трапезы, может указывать характер протекания болевых ощущений. Например, длительные тянущие боли возникают в результате таких патологий:
- хроническое протекание гастрита;
- переедание;
- онкология желудка;
- чрезмерно быстрое потребление пищи;
- язва желудка.
Жгучая болезненность может быть спровоцирована потреблением внутрь кислых или соленых продуктов, развитием гастрита или панкреатита.
Резкая боль в животе сразу после еды появляется в таких ситуациях:
- потребление некачественных продуктов;
- воспаление червеобразного отростка;
- открывшаяся язва желудка;
- острое пищевое отравление;
- протекание инфекционных процессов;
- обострение гастрита;
- панкреатит.
На этиологический фактор может указать локализация болевых ощущений:
- боли в верхней части живота или в области пупка возникают при воспалительном поражении желудка или 12-перстной кишки;
- в подвздошной зоне с иррадиацией на правое подреберье говорят о желчнокаменной болезни, воспалении желчевыводящих протоков или желчного пузыря;
- «под ложечкой» и под ребрами — признак язвы ДПК или желудка.
Примечательно, что если боль появляется незамедлительно после трапезы или примерно через час, проблема кроется в пищеводе или желудке, а если боли возникают через 2 часа и более, причина аномалии — в кишечнике.
Боли в животе после еды во время вынашивания ребенка чаще всего связаны со смещением органов, расположенных в брюшной полости. Наполнение желудка приводит к их сжатию, что вызывает ноющую болезненность.
Симптоматическая картина расстройства включает множество других клинических проявлений. Крайне редко боль будет выступать в качестве единственного внешнего признака недомогания. Клиника носит сугубо индивидуальный характер, что обуславливается влиянием того или иного этиологического фактора.
Болезненность может носить различный характер:
- колющий;
- тупой;
- режущий;
- стреляющий;
- интенсивный или слабый;
- ноющий или резкий;
- умеренный или схваткообразный.
В большинстве ситуаций боли внизу живота после еды проявляются в сопровождении таких признаков:
- повышение температурных показателей;
- постоянная тошнота, заканчивающаяся рвотой;
- чувство распирания живота;
- проблемы с опорожнением кишечника;
- присутствие примесей крови, слизи или гноя в фекалиях;
- слабость и общее недомогание;
- метеоризм;
- быстрая утомляемость;
- вздутие живота;
- изжога и отрыжка с неприятным запахом;
- зловонный запах изо рта;
- трудности с проглатыванием твердой пищи;
- повышенное потоотделение;
- приобретение кожей бледного оттенка или желтого цвета (при поражении печени);
- урчание в животе;
- тяжесть и переполненность желудка;
- снижение или полное отсутствие аппетита;
- белый или желтый налет на языке;
- снижение трудоспособности;
- урчание в кишечнике;
- снижение массы тела;
- приступы головной боли и головокружения;
- расстройство сна;
- икота;
- эмоциональная нестабильность.
Это далеко не вся симптоматика, которая может развиваться на фоне болевых ощущений в животе сразу или через некоторое время после потребления пищи. Клиническая картина диктуется этиологическим фактором, отличаться может лишь интенсивность симптомов у детей и взрослых.
Выяснить причины появления болей после еды у ребенка или взрослого и назначить наиболее эффективное лечение может только врач-гастроэнтеролог.
На фоне существования широкого разнообразия предрасполагающих факторов процесс постановки правильного диагноза должен носить только комплексный подход. Первый этап диагностирования состоит из манипуляций, которые выполняются непосредственно клиницистом:
- ознакомление с историей болезни — для определения влияния патологического фактора;
- изучение жизненного анамнеза — для уточнения воздействия предрасполагающих источников, имеющих физиологическую основу;
- глубокое прощупывание и простукивание передней стенки брюшины;
- измерение показателей температуры и пульса, частоты сердечного ритма и кровяного тонуса;
- детальный опрос больного — даст возможность врачу составить полную симптоматическую картину, определить локализацию и характер боли, что может указать на базовое заболевание.
Лабораторные исследования:
- общеклинический анализ крови;
- микроскопическое изучение каловых масс;
- бактериальные пробы;
- иммунологические тесты;
- ПЦР-диагностика;
- биохимия крови.
С точностью определить этиологический фактор, ставший провокатором появления болевых ощущений в животе после приема пищи, могут такие инструментальные процедуры:
- гастроскопия;
- рентгенография ЖКТ с контрастным веществом;
- ультрасонография органов брюшной полости;
- колоноскопия;
- ректороманоскопия;
- эндоскопическая биопсия;
- ФЭГДС;
- КТ и МРТ.

Колоноскопия
В некоторых случаях недомогание может стать следствием протекания патологий, не связанных с органами пищеварительной системы, поэтому гастроэнтеролог направляет пациента на дополнительное обследование к специалистам из других областей медицины, например, к кардиологу или пульмонологу.
Когда у человека возникают боль в животе, тошнота и рвота после еды, применяются консервативные терапевтические методы для их устранения. Лечащий врач в индивидуальном порядке, опираясь на базовое заболевание, общее состояние, степень выраженности недомогания и возраст больного, составит наиболее эффективную тактику терапии:
- применение медикаментов;
- диетотерапия;
- курс лечебной гимнастики;
- аппаратный, ручной или водный массаж живота;
- нетрадиционные средства медицины.
В большинстве случаев пациентам предписывают:
- антибактериальные средства;
- анальгетики и спазмолитики — для купирования боли;
- НПВП;
- иммуномодуляторы;
- медикаменты для устранения сопутствующей симптоматики, такой как запор и диарея, тошнота и рвота, вздутие живота и метеоризм, высокая температура и др.;
- минерально-витаминные комплексы.
Самые действенные лекарства:
- «Омепразол»;
- «Ультоп»;
- «Гастал»;
- «Папаверин»;
- «Фестал»;
- «Алмагель»;
- «Лансазол»;
- «Мотилиум»;
- «Мезим Форте»;
- «Панкреатин»;
- «Креон»;
- «Бесалол».
Не менее эффективно лечение при помощи физиотерапии:
- ультразвук;
- электрофорез;
- фонофорез;
- прогревания;
- иглорефлексотерапия;
- магнитотерапия;
- дарсонвализация;
- УВЧ;
- индуктотермия;
- диадинамотерапия.

Диадинамотерапия
Не запрещается применять после консультирования с врачом народные средства медицины. В домашних условиях можно готовить лекарственные напитки, предназначенные для перорального приема на основе таких составляющих:
- ягоды рябины и черники;
- полевой хвощ;
- подорожник;
- календула;
- репейник;
- мелисса;
- мята;
- крушина;
- лепестки розы;
- зверобой;
- полынь;
- сушеница;
- липа;
- крапива;
- семена льна и укропа;
- шиповник;
- тысячелистник;
- ромашка;
- валериана.
Невозможно полностью избавиться от болей в животе после трапезы, не вылечив базовую патологию.
На сегодняшний день не существует специально разработанных профилактических мероприятий, чтобы предупредить боль в животе после завтрака или другого потребления пищи.
Вероятность возникновения недомогания можно снизить при помощи соблюдения следующих несложных правил:
- полный отказ от пагубных пристрастий;
- ведение в меру активного образа жизни;
- правильное и полноценное питание;
- постоянное повышение сопротивляемости иммунитета;
- контроль над массой тела;
- избегание эмоционального истощения;
- прием медикаментов строго по предписанию клинициста;
- раннее выявление и лечение любых расстройств, которые могут привести к возникновению боли.
Не стоит забывать о регулярном профилактическом осмотре в медицинском учреждении с посещением не только гастроэнтеролога, но и других врачей не реже чем 2 раза в год.
Боль в животе после трапезы без проблем поддается консервативной терапии — пациентов часто ждет благоприятный прогноз. Игнорирование или самостоятельное устранение боли может усугубить проблему, а отказ от врачебной помощи неизбежно вызовет прогресс основного заболевания. Совокупность таких оплошностей опасна негативными последствиями, вплоть до смертельного исхода.
Источник
