Поясница боль в щиколотке

Если болит нога в области щиколотки, лечение требуется не всегда. Причиной боли в щиколотки может стать временное неблагоприятное воздействие внешних факторов. Но если боль сохраняется долго, или появляются часто, то следует обратиться за помощью. Рассмотрим, почему может болеть щиколотка и когда необходимо посетить врача.
1. Растяжение или разрыв связок голеностопа
Частая травма, связанная с большой нагрузкой на голеностопный сустав. Чаще всего страдает ахиллово сухожилие.
© shutterstock
Причины
Провоцирует травму подворот ноги во время бега или прыжка, может возникнуть при неудачном падении.
Иногда причиной разрыва является прямой удар по связке.
Симптомы
Симптоматика нарастает быстро. В области голеностопного сустава появляется:
- боль;
- отечность;
- гиперемия.
Если травма спровоцирована ушибом, то появимся гематома.
Боль распространяется на стопу и щиколотку, усиливается при движении.
Интенсивность симптомов зависит от тяжести повреждений. При легких растяжениях связок пострадавший жалуется, что больно ходить, а при тяжелых повреждениях человек не может наступить на ногу.
Лечение
Для обеспечения неподвижности поврежденной конечности накладывают фиксирующую повязку или используют ортезы. В первые сутки, для снижения отека, прикладывают холодовые компрессы.
Для устранения боли и профилактики воспаления назначают:
- анальгетики;
- НПВС;
- обезболивающие и противовоспалительные мази.
Через несколько дней после травмы для ускорения выздоровления проводят физиотерапевтические процедуры.
При осложненных разрывах показано хирургическое лечение. Во время операции восстанавливается целостность связки, а затем проводится восстановительная терапия.
Кто лечит
Если болит щиколотка из-за повреждения голеностопного сустава, то поможет травматолог.
2. Артрит
Появление инфекционных или неинфекционных воспалительных процессов в суставной ткани называется аритритом.
© shutterstock
Причины
Заболевание вызывают несколько факторов:
- Инфекции. Чаще воспаление провоцирует бактериальная микрофлора, реже – грибы или вирусы.
- Аутоиммунные процессы. Обычно артрит является осложнением СКВ или ревматизма, реже причиной становятся другие болезни, провоцирующие выработку антител к хрящевой ткани.
- Псориаз. При запущенной форме болезни происходит псориатическое поражение хрящей и связок.
Псориатическая форма артрита встречается редко.
Симптомы
Основным признаком болезни является боль. Щиколотки болят постоянно и болезненные ощущения усиливаются при ходьбе или попытке пошевелить ногой.
Пораженный артритом голеностопный сустав начинает опухать из-за скопления экссудата, кожа приобретает крановато-синюшный оттенок и становится горячей на ощупь. Подвижность голеностопного сустава сильно ограничена.
Если больные не обращаются за помощью, то воспаление постепенно стихает и заболевание переходит в хроническую форму. При этом болят щиколотки ног умеренно, и болезненный дискомфорт усиливается при движении.
Лечение
Для устранения возникшей симптоматики применяют:
- НПВС;
- анальгетики;
- хондропротекторы.
В тяжелых случаях проводится гормонотерапия.
Если причиной артрита стали патогенные микроорганизмы, то подбираются антибиотики, противовирусные или противогрибковые средства.
Кто поможет
Если заболели щиколотки из-за артрита, то надо посетить ревматолога.
3. Остеопороз
Щиколотки ног болят из-за того, что нарушается плотность костной ткани на отдельных участках.
© shutterstock
Причины
Спровоцировать заболевание могут:
- нарушение обменных процессов;
- гормональные сбои;
- однообразное питание;
- ранее наступление климакса (у женщин);
- затянувшаяся лактация (долгое грудное вскармливание вредно для женского организма);
- курение и злоупотребление спиртным.
Остеопороз сначала поражает крупные суставы (чаще позвоночник), а затем более мелкие сочленения. Если у человека, имеющего в анамнезе остеопороз, заболели щиколотки, то необходимо пройти обследование, чтобы подтвердить или исключить остеопорозный процесс голеностопного сустава.
Симптомы
Характерных признаков болезни, позволяющих поставить диагноз при осмотре и опросе пациента – нет. Обычно люди жалуются, что болит в области щиколоток и при ходьбе болеть начинает сильнее. Чаще поражаются обе конечности.
Лечение
Для укрепления костной ткани прописывают прием витаминов и минералов.
Но чтобы устранить признаки остеопороза, требуется лечить основное заболевание, спровоцировавшее нарушение плотности костей. Если этого не делать, то симптоматическая терапия принесет только временное облегчение и щиколотки начнут болеть снова.
Кто лечит
Выбор лечащего доктора зависит от того, почему развился остеопороз. Если заболели щиколотки без видимой причины, то надо посетить ортопеда и пройти обследование. При необходимости врач направит к другому специалисту.
4. Бурсит
Воспаление суставной сумки вызывает сильные боли в щиколотках.
© shutterstock
Причины
Провоцирующие боли в щиколотке причины могут быть связаны с воздействием неблагоприятных внешних факторов или появляться, как осложнение уже имеющихся заболеваний.
Возникать бурсит может по следующим причинам:
- ушибы и переломы в месте голеностопного сустава;
- ревматоидный фактор (осложнения ревматических болезней);
- инфицированные раны щиколотки;
- переохлаждение.
В некоторых случаях инфекция попадает с током крови или лимфы из других очагов воспаления в организме.
В группе риска находятся люди, страдающие болезнями опорно-двигательного аппарата и лица или аутоиммунными болезнями.
Симптомы
Проявления болезни нарастают быстро, и человек жалуется, что болит нога в области щиколотки так сильно, что почти невозможно ходить.
При внешнем осмотре у больного заметны изменения в области щиколотки:
- отечность;
- покраснение;
- местное повышение температуры.
При тяжелых формах бурсита появляется лихорадка, слабость, головная боль и другие признаки интоксикации.
Боли в щиколотке усиливаются при нажатии на пораженную область и при попытке пошевелить стопой.
Лечение
Чтобы предотвратить появление боли, связанной с движением, на щиколотку накладывают фиксирующие ортезы. Передвигаться пациенту рекомендуют при помощи костылей или в инвалидном кресле.
Терапия подбирается с учетом провоцирующего фактора. Больным могут назначить:
- НПВС;
- гормонотерапию;
- обезболивающие средства:
- антибиотикотерапию (если причина – бактериальное воспаление).
При сильной отечности сустава проводят пункцию для удаления излишков внутрисуставной жидкости.
После устранения признаков воспаления и снижения боли, для восстановления подвижности конечности в области щиколотки показаны ЛФК и физиотерапевтические процедуры.
К кому обратиться
Если щиколотка отекла и больно наступать на ногу, то следует посетить хирурга.
Появление болевого синдрома провоцируют разные причины и лечение боли в щиколотке зависит от характера болезни. Подобрать необходимую терапию сможет только доктор после обследования пациента.
Когда боль в щиколотке лечить не надо
Причины боли в щиколотке не всегда связаны с развитием заболевания. Нередко болезненные ощущения вызываются внешними факторами:
- Мышечная перегрузка. Если непривыкший к нагрузкам человек много бегает или прыгает, то на следующее утро у него из-за скопления молочной кислоты будут болеть щиколотки.
- Отказ от специальной обуви при плоскостопии. Сглаживание свода стопы приводит к тому, что нагрузка распределяется неравномерно и появляется в суставе щиколотки ног боль из-за мышечного перенапряжения.
- Неудобная обувь. Постоянное сдавление или натирании щиколотки жестким краем туфлей приводит к появлению болей
- Лишний вес. У тучных людей повышается нагрузка на суставы и к вечеру нередко болят щиколотки.
- Изменение высоты каблука. Это встречается у женщин, когда они долго ходят в туфлях на высоком каблуке, а затем надевают ботинки на плоской платформе. Изменение привычного распределения нагрузки на стопу приводит к появлению болей в щиколотке.
© shutterstock
Отличительная особенность внешнего воздействия заключается в том, что появившаяся при ходьбе боль в щиколотке в состоянии покоя постепенно исчезает без применения медикаментозных средств.
Когда нужен врач
Помощь специалиста потребуется, когда помимо болей, в области щиколотки появляется:
- отечность;
- гиперемия;
- гипертермия;
- изменение конфигурации сустава.
Появление одного или более перечисленных признаков указывает на развитие дегенеративного или острого воспалительного процесса.
Еще одним показанием станет постоянное появление болей в щиколотке при движении. Если, вне зависимости от обуви, всегда больно ходить, то причиной окажется заболевание хрящей или связок.
Необходимо медицинское обследование и при острой боли, даже если нет внешних изменений на щиколотке – вызванный внешними факторами болевой синдром всегда умеренный и причиняет незначительный дискомфорт.
Не стоит игнорировать и когда болит косточка на ноге сбоку на щиколотке. Причиной может оказаться натирание выступающей части сустава жестким краем обуви, но если боль сохраняется долго или усиливается при надавливании на выступающий участок щиколотки, то стоит пройти обследование, чтобы исключить развитие подагры или образование шпоры.
Если заболела щиколотка, то это не всегда указывает на развитие болезни. Но если болит долго или боль появляется часто, то следует обратить внимание на возникшую симптоматику и посетить врача.
Источник
Любая боль, возникающая без видимых на то причин, должна сразу же насторожить страдающего ею человека. Но ничто не может болеть просто так. Особенно должны волновать те случаи, когда боль возникает в одном месте, а перетекает или отдает в другое. Например, отдающая в правую или левую ногу возникающая острая боль в пояснице.
Введение
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
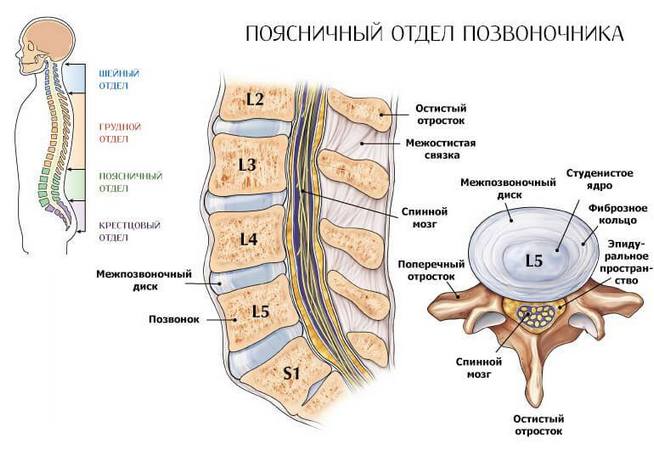
С первыми признаками начавшегося заболевания человек теряется и не знает, как быть в той или иной ситуации, к какому врачу обращаться и что является причиной. Наиболее распространенными в таких ситуациях становятся обращения к неврологу, ортопеду, ревматологу, остеопату, гинекологу. Иногда обращение не заканчивается одним специалистом, и просить о помощи приходится сразу нескольких докторов одновременно.
Причины возникновения боли в пояснице, отдающей в правую или левую ногу или сразу в обе ноги, различны и зависят от того, в каких ситуациях она возникает, как долго болит поясница, каков характер боли и т. д.
Причины боли, отдающей в ногу
Боль в пояснице, отдающая в ногу, может возникнуть по следующим причинам:
- Межпозвоночная грыжа.
- Опухоли спинного мозга.
- Протрузия межпозвоночных дисков.
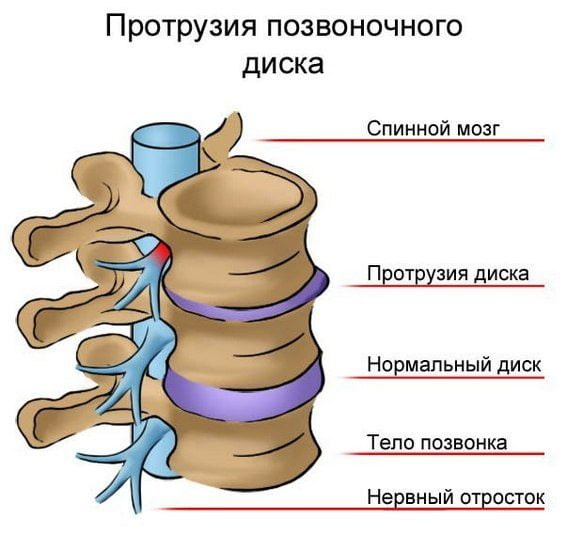
- Васкулит седалищного нерва.
- Нейропатия грушевидных мышц.
- Защемление бедренных нервов.
- Онкология половых органов у женщин.
- Остеопороз.
- Врожденные деформации позвоночного столба.
- Фасеточный синдром.
Это далеко не полный список причин, вызывающих неприятные ощущения в поясничном отделе позвоночника, отдающих в ногу слева или справа. Причины очень серьезны и требуют срочного визита к врачу и качественного лечения, которое назначит врач, досконально изучивший проблему и причины.
Место локализации боли и ее характер
По тому, что именно стало причиной возникшей боли в пояснице, в какую часть ноги она отдает, каков ее характер, можно говорить о конкретной причине возникновения болевых ощущений.
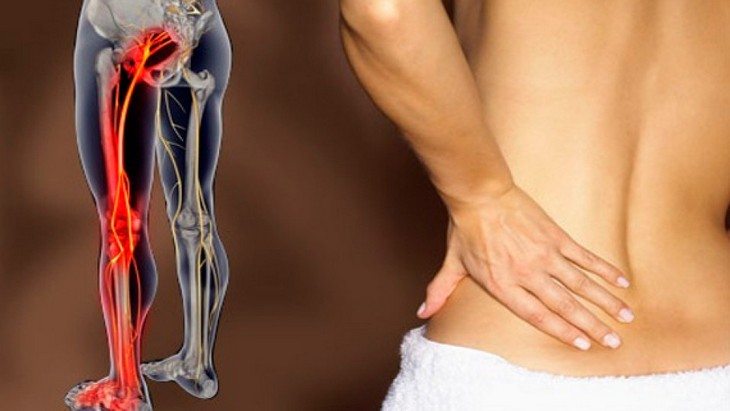
- Боль в поясничном отделе с отдачей в бедро говорит о том, что ее причиной стала либо межпозвоночная грыжа, либо протрузия (то есть набухание). Если же боль сопровождается повышенным потоотделением, то это говорит об опухолях спинного мозга или о травмах седалищного нерва.
- Боль в пояснице, которая отдает в ногу сзади, свидетельствует о защемлении седалищного нерва.
- Боль в пояснице, отдающая в ногу сбоку (лампасовидная боль), говорит о межпозвоночных грыжах, защемлении нервных корешков спинного мозга, слабости мышц бедра.
- Поясничная боль с отдачей в переднюю сторону бедра является следствием поражения бедренного нерва.
- Тупая боль в пояснице и колене одновременно свидетельствует об онкологических заболеваниях внутренних половых органов, артрозе тазобедренного сустава.
Распространенные заболевания при болях в пояснице, отдающих в ногу
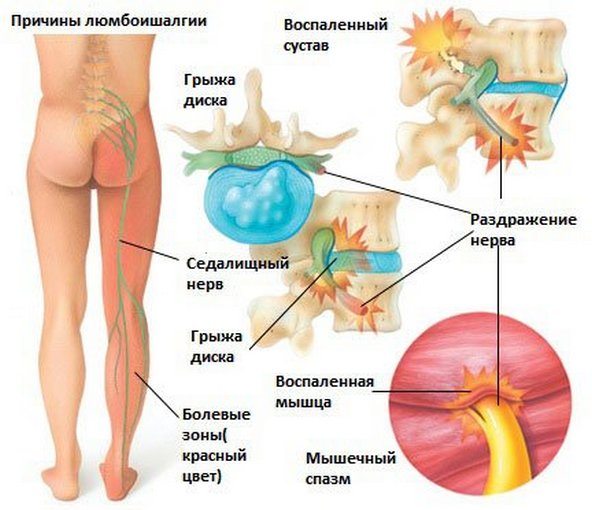
Многолетняя практика врачей, занимающихся лечением опорно-двигательного аппарата, показала, что наиболее часто встречающимися заболеваниями, связанными с невралгиями в поясничном отделе позвоночника, отдающими в ногу, являются такие:
- ишиалгия – сдавливание нервных корешков крестцовой области позвоночника. Боль возникает в пояснице и отдает в ягодицы и колено;
- люмбоишиалгия – сдавливание нервных корешков всего позвоночного столба. При таком явлении боль локализуется в пояснице и распространяется вверх по позвоночному столбу, заканчиваясь в ноге чуть ниже бедра. Люмбоишиалгия может быть следствием многих ортопедических и ревматических заболеваний (остеохондроза, хондроза, ревматизма);
- радикулит является следствием люмбоишиалгии и ишиалгии. Характер невралгии при радикулите пояснично-крестцовой области – острая, простреливающая боль в области поясницы, иногда отдающая в правую или левую ногу. Возникает после длительного переохлаждения, физических, резких движений, нагрузок, подъема тяжестей;
- соматические заболевания (урологические и гинекологические). Часто проблемы в пояснице при урологических или гинекологических заболеваниях начинаются в области паха; боль перетекает в поясницу и ноги.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Лечение при поясничных болях, отдающих в ногу
Невралгия в пояснице – явление, широко распространенное и достаточно подробно изученное. Поэтому современная медицина обладает разными способами лечения подобных патологий. После первичного осмотра врача назначаются анализы для определения диагноза. На осмотре доктор определяет, справа или слева появляется напряжение в ноге, в какой именно части конечности, выясняет причины, спровоцировавшие боль.
Лечение назначается только после постановки диагноза!
Лечение при ортопедических проблемах
Если причины ортопедические, ревматические, то обычно назначается курс, состоящий из следующих препаратов:
- Нестероидных противовоспалительных препаратов.
- Анальгетиков.
- Хондропротекторов.
- Кортикостероидов.
После снятия воспаления, боли, расслабления мышц, восстановления нормального кровообращения в тканях лечение продолжают:
- физиопроцедурами;
- массажем;
- лечебными ваннами (йодобромные, грязевые, сероводородные);
- лечебной гимнастикой.
При неортопедических причинах возникновения неприятных ощущений в пояснице определяются сначала причины, а затем назначается лечение у врача той области, проблемы в которой были найдены.
Профилактика ортопедических заболеваний
Большую роль играет профилактика заболеваний опорно-двигательного аппарата. Хорошо сказываются на самочувствии пациентов:
- Использование ортопедических матрасов и подушек.
- Ведение здорового образа жизни.
- Прогулки на свежем воздухе.
- Плавание.
- Конные прогулки.
- Ежедневные физические упражнения.
- Соблюдение режима дня.
- Сезонный прием витаминов и минералов (весной и осенью).

Физические упражнения очень важны как при болях в поясничном отделе позвоночника, так и для профилактики различных заболеваний спины.
Одновременная боль в ноге, справа или слева, и пояснице – повод обратиться за медицинской помощью как можно раньше, не дожидаясь, что она пройдет сама по себе. Можно временно помочь себе самостоятельно, если проблема застала врасплох. Сделать обезболивающий укол, натереть больное место обезболивающей и согревающей мазью, принять удобное положение тела, но лечения избегать не стоит.
Заключение
При возникновении невралгии в поясничном отделе позвоночника лечение основано на выяснении и устранении причины невралгии, снятии воспалительного процесса и болевого синдрома, на поддержании позвоночника в нормальном состоянии. Причины появления неприятных ощущений в пояснице – ортопедические и неортопедические.
При неортопедических принимать нестероидные противовоспалительные средства нецелесообразно, поскольку причина не в позвоночнике, а в проблемах с внутренними органами. При ортопедических заболеваниях большую роль играет то, как скоро были выяснены причины, начато лечение и поставлен правильный диагноз.
Своевременное обращение к врачу и правильно назначенное лечение – залог успеха и здоровья.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Второе опасное состояние, которое может присутствовать на фоне поясничного остеохондроза, заключается в том, что происходит защемление нервных сплетений. Чаще других за счет отечности мягких тканей защемляется «конский хвост».
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(23) чел. ответили полезен
Источник
